Las boqueras, conocidas en medicina como queilitis angular, son pequeñas grietas o fisuras que aparecen en las comisuras de los labios. Aunque a simple vista pueden parecer una herida menor, en realidad reflejan una alteración del equilibrio cutáneo y microbiológico de la zona labial. Suelen causar dolor, escozor y dificultad para abrir la boca, y en ocasiones se acompañan de enrojecimiento o formación de costras.
Lejos de ser un simple problema estético, la queilitis angular puede deberse a infecciones por hongos o bacterias, a un déficit nutricional o incluso a factores mecánicos como el roce de prótesis o brackets. También existen formas más complejas —como la queilitis actínica o la queilitis exfoliativa— que afectan a toda la superficie de los labios y requieren valoración médica específica.
En este artículo explico por qué salen las boqueras, qué tipos de queilitis existen, cuáles son los tratamientos médicos y farmacológicos más eficaces, y qué remedios caseros pueden ayudarte a acelerar la curación sin agravar la lesión. Además, aprenderás a distinguirlas de otras afecciones como el herpes labial y a prevenir su reaparición.
>>> ¿Vives en Mallorca? Solicítanos tu primera cita gratuita <<<
Causas de las boqueras o queilitis angular
Las boqueras aparecen cuando la piel de las comisuras se debilita y se fisura, creando un entorno húmedo en el que proliferan microorganismos. Sin embargo, no existe una única causa. Detrás de una queilitis angular pueden coexistir varios factores: infecciosos, nutricionales, mecánicos o incluso emocionales.
1. Infecciones por hongos o bacterias
La causa más frecuente es la infección por Candida albicans, un hongo que vive de forma natural en la boca pero que puede multiplicarse cuando el sistema inmunitario está debilitado o hay exceso de humedad. También puede intervenir la bacteria Staphylococcus aureus. En muchos casos, ambos microorganismos actúan juntos, lo que explica por qué las boqueras tienden a persistir si no se tratan correctamente.
2. Déficit nutricional
La falta de hierro o de vitaminas del grupo B (especialmente B2, B3, B6 y B12) altera la regeneración de la mucosa labial y favorece la aparición de grietas. Este tipo de queilitis es más común en personas con dietas restrictivas, anemias o problemas de absorción intestinal.
3. Factores mecánicos o irritativos
El contacto continuo con la saliva, el uso prolongado de mascarillas, las prótesis dentales mal ajustadas o los brackets pueden mantener húmeda la zona y generar microfisuras que actúan como puerta de entrada para las infecciones. También influye la costumbre de morderse los labios o humedecerlos constantemente.
4. Condiciones ambientales
El frío, el viento o la deshidratación resecan los labios y los hacen más vulnerables. Durante los meses de invierno, las boqueras son mucho más frecuentes, especialmente en personas con labios finos o piel sensible.
5. Factores emocionales y sistémicos
El estrés y la baja inmunidad no causan directamente la queilitis angular, pero sí la favorecen al alterar las defensas naturales. También puede presentarse en personas con diabetes, trastornos digestivos o tratamientos inmunosupresores.
En la mayoría de los casos, las boqueras aparecen por una combinación de causas. Por ello, el tratamiento debe abordar tanto la infección como el factor desencadenante: corregir una prótesis, mejorar la alimentación o tratar una deficiencia vitamínica es tan importante como aplicar la crema adecuada.
Causa | Mecanismo fisiológico | Tratamiento recomendado |
Infección por hongos (Candida albicans) | Proliferación del hongo en un ambiente cálido y húmedo (saliva, prótesis, comisura cerrada). | Antifúngico tópico (clotrimazol, miconazol) y mantener la zona seca. |
Infección bacteriana (Staphylococcus aureus) | Entrada de bacterias por microfisuras o irritación previa, generando inflamación local. | Pomada antibiótica (mupirocina o ácido fusídico) y desinfección suave. |
Déficit de vitaminas del grupo B (B2, B3, B6, B12) o hierro | Alteración en la regeneración del epitelio labial y debilitamiento de la mucosa. | Suplemento nutricional y crema regeneradora con pantenol o zinc. |
Prótesis dental o brackets mal ajustados | Fricción o roce constante que mantiene la comisura irritada. | Ajuste protésico y aplicación de barrera protectora (óxido de zinc o vaselina). |
Contacto continuo con saliva o lamerse los labios | Exceso de humedad que altera el pH y favorece la colonización microbiana. | Evitar el hábito, usar bálsamos labiales neutros y crema barrera. |
Clima frío, viento o sequedad ambiental | Deshidratación y pérdida de la película protectora natural del labio. | Hidratación continua, bálsamo labial con cera natural y evitar exposición prolongada. |
Estrés o inmunodepresión | Disminución de las defensas locales, facilitando la proliferación microbiana. | Control médico, descanso adecuado y refuerzo del sistema inmunitario. |
Tipos de queilitis
El término queilitis se refiere a cualquier inflamación o alteración de los labios, aunque en el lenguaje cotidiano muchas personas lo asocian únicamente a las boqueras. En realidad, existen varios tipos de queilitis con causas y tratamientos diferentes. Conocerlos ayuda a identificar cuándo se trata de una simple irritación y cuándo es necesario acudir al médico o al dentista.
1. Queilitis angular (boqueras)
Es la forma más común. Afecta las comisuras de la boca, generando fisuras, enrojecimiento y dolor al hablar o comer. Está relacionada con infecciones por Candida albicans o Staphylococcus aureus, aunque también puede deberse a déficit de hierro o vitaminas. Es benigna y tratable, pero tiende a reaparecer si no se corrige la causa subyacente.
2. Queilitis actínica
Aparece principalmente en personas expuestas al sol durante años —trabajadores al aire libre, agricultores o marineros—. La radiación ultravioleta provoca daño crónico en el labio inferior, que se vuelve blanquecino, seco y con descamaciones. Es una forma precancerosa y debe ser valorada por un dermatólogo, ya que con el tiempo puede evolucionar a un carcinoma.
3. Queilitis exfoliativa
Se caracteriza por una descamación continua y engrosamiento de los labios. Puede deberse a hábitos irritativos, alergias o cuadros de ansiedad que llevan a frotarse o morderse los labios de forma inconsciente. No es peligrosa, pero resulta persistente y estéticamente molesta.
4. Queilitis alérgica o de contacto
Ocurre cuando los labios reaccionan ante cosméticos, pastas dentales, metales de prótesis o productos alimentarios. Provoca enrojecimiento, picor y sensación de ardor. La clave está en identificar el alérgeno y evitarlo.
5. Queilitis glandular
Más infrecuente, afecta a las glándulas salivales menores del labio inferior. Este se presenta hinchado, rojizo y con secreciones. Requiere diagnóstico médico, ya que puede confundirse con infecciones o procesos inflamatorios más graves.
6. Queilitis granulomatosa de Miescher
Es una forma rara de origen inflamatorio que causa aumento persistente del volumen labial. Puede aparecer de manera aislada o asociada al síndrome de Melkersson-Rosenthal. Necesita seguimiento especializado.
En conjunto, las distintas formas de queilitis comparten síntomas, pero su origen y gravedad varían notablemente. Identificar cuál de ellas se padece es el primer paso para aplicar el tratamiento adecuado y evitar complicaciones a largo plazo.
Cómo distinguir una boquera, un herpes labial y una queilitis actínica
| | Boqueras / Queilitis angular | Herpes labial | Queilitis actínica |
Zona afectada | Comisuras de los labios (ambos lados). | Labio superior o inferior, un solo punto. | Principalmente labio inferior, zona expuesta al sol. |
Apariencia | Grieta o fisura, piel enrojecida y húmeda, a veces con costra fina. | Ampollas agrupadas sobre base roja, luego costra amarillenta. | Labio blanquecino o reseco, con descamación crónica. |
Sensación | Dolor, tirantez, escozor al abrir la boca. | Ardor y picor intenso antes de que aparezcan las ampollas. | Sequedad persistente, sensación de aspereza. |
Causa principal | Infección fúngica o bacteriana + factores irritativos. | Virus del herpes simple tipo 1 (VHS-1). | Daño solar acumulado (radiación ultravioleta). |
Tratamiento | Pomada antifúngica o antibiótica, hidratación local, corrección de causa. | Antiviral tópico u oral (aciclovir). | Protección solar labial, control dermatológico. |
Contagioso | No, salvo infección activa. | Sí, altamente contagioso. | No. |
Riesgo médico | Bajo, aunque tiende a recurrir. | Bajo-medio, por reactivaciones frecuentes. | Alto si no se trata: puede evolucionar a lesión precancerosa. |
Síntomas y diagnóstico diferencial
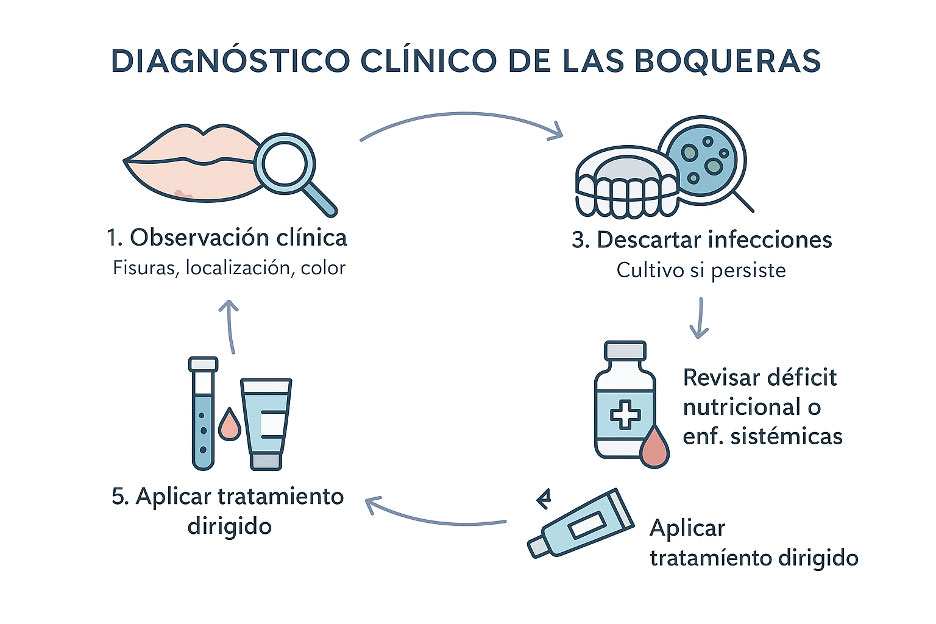
Las boqueras o queilitis angular se manifiestan por una combinación de síntomas locales muy característicos. Aunque suelen ser fáciles de reconocer, a menudo se confunden con otras afecciones de los labios como el herpes labial o la queilitis actínica, lo que lleva a tratamientos erróneos. Un diagnóstico correcto depende tanto de la observación clínica como del contexto del paciente.
1. Síntomas principales
- Fisura o grieta en una o ambas comisuras de los labios.
- Dolor y escozor al abrir la boca, hablar o comer.
- Enrojecimiento local, a veces con una fina costra amarillenta.
- Sensación de tirantez o ardor constante.
- En casos más avanzados, puede aparecer una lesión húmeda o incluso pequeña supuración.
Cuando la causa es infecciosa, las lesiones tienden a mantenerse o empeorar pese al uso de bálsamos labiales. Si el origen es irritativo o por déficit nutricional, pueden mejorar temporalmente pero reaparecen con frecuencia.
2. Diferencias con otras lesiones
- Herpes labial: comienza con picor y hormigueo, seguido de pequeñas ampollas agrupadas que luego forman una costra gruesa. Afecta una sola zona del labio y es contagioso.
- Queilitis actínica: se desarrolla lentamente por daño solar crónico. El labio, sobre todo el inferior, se vuelve blanquecino, seco y con descamaciones. No causa dolor agudo, pero sí una sensación continua de aspereza.
- Fisuras por sequedad o irritación leve: no presentan enrojecimiento ni infección evidente, y suelen resolverse con hidratación local.
3. Diagnóstico clínico
El diagnóstico lo realiza el odontólogo o dermatólogo mediante la inspección directa. En casos persistentes, puede solicitarse un cultivo microbiológico o una analítica sanguínea para descartar anemia o deficiencias vitamínicas.
En pacientes que trabajan al aire libre o presentan exposición solar crónica, es importante descartar una queilitis actínica, por su potencial evolutivo hacia lesiones más graves.
Un diagnóstico preciso permite aplicar un tratamiento adecuado y evitar la cronificación, algo habitual cuando se confunden boqueras con herpes o simples heridas por sequedad.
Tratamiento médico y farmacológico
El tratamiento de las boqueras o queilitis angular depende directamente de su causa. En la mayoría de los casos, se combinan medidas locales con corrección de los factores que favorecen la aparición de las fisuras. Un error frecuente es aplicar cremas sin diagnóstico, lo que puede agravar la infección o retrasar la curación.
A continuación se describen los tratamientos más eficaces según el origen del problema.
1. Tratamiento tópico
El primer paso es controlar la infección y proteger la zona afectada.
- Pomadas antifúngicas: cuando hay presencia de Candida albicans, se indican cremas con clotrimazol, miconazol o ketoconazol.
- Pomadas antibióticas: si el origen es bacteriano (Staphylococcus aureus), se utilizan mupirocina (Bactroban) o ácido fusídico.
- Cremas mixtas: en infecciones combinadas (hongos y bacterias) se recomiendan formulaciones con ambos principios activos.
- Cremas barrera y regeneradoras: ayudan a aislar la herida de la saliva y favorecen la cicatrización. El óxido de zinc, el pantenol o la vaselina estéril son excelentes opciones.
Importante: las cremas con corticoides solo deben emplearse bajo supervisión médica, ya que pueden empeorar una infección fúngica o bacteriana.
2. Tratamiento oral
Cuando la causa es interna o sistémica, el tratamiento tópico resulta insuficiente.
- Suplementos vitamínicos del grupo B y hierro, si existe deficiencia demostrada.
- Antifúngicos orales (fluconazol) en casos de candidiasis recurrente.
- Antibióticos sistémicos si hay infección extensa o no responde al tratamiento local.
El profesional evaluará si existe alguna enfermedad de base (como diabetes, anemia o alteraciones digestivas) que deba tratarse para evitar recaídas.
3. Medidas de apoyo
- Evitar lamerse los labios y mantener la zona limpia y seca.
- Usar bálsamos labiales neutros, sin perfumes ni mentol.
- Beber agua con frecuencia y mantener una buena higiene bucodental.
- Si se usan prótesis o aparatos dentales, comprobar su ajuste y limpieza.
- En climas fríos o ventosos, aplicar una crema protectora antes de salir.
4. Duración y evolución
Con el tratamiento adecuado, las boqueras suelen mejorar en 3 a 7 días. Sin embargo, si la causa no se corrige (por ejemplo, un déficit nutricional o una prótesis mal ajustada), es probable que reaparezcan. Por eso, el seguimiento médico es tan importante como la medicación.
La clave está en tratar la lesión y su origen al mismo tiempo, lo que permite una curación completa y previene la cronificación.
Remedios caseros para las boqueras o queilitis angular
Aunque el tratamiento médico es la base de la curación, existen remedios caseros sencillos y seguros que pueden aliviar los síntomas, acelerar la cicatrización y prevenir la irritación recurrente. Sin embargo, es importante distinguir entre los que realmente ayudan y aquellos que, aunque populares, pueden empeorar la lesión.
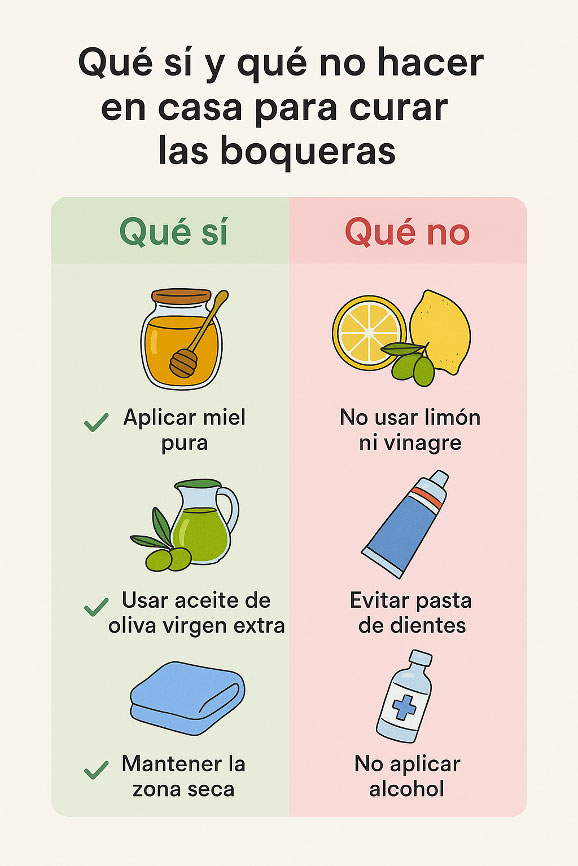
1. Remedios caseros útiles
- Miel pura: actúa como antibacteriano natural y ayuda a mantener la humedad sin macerar la piel. Aplicar una pequeña cantidad sobre la fisura durante 10 – 15 minutos y retirar el exceso.
- Aceite de oliva virgen extra: forma una barrera protectora y aporta vitamina E, favoreciendo la regeneración. Puede aplicarse varias veces al día.
- Vaselina neutra o bálsamo médico: mantiene la zona aislada de la saliva y reduce la fricción.
- Compresas tibias con infusión de manzanilla: alivian la inflamación y limpian suavemente la zona.
- Buena hidratación: beber suficiente agua y mantener los labios humedecidos de manera natural ayuda a reducir la sequedad que desencadena las fisuras.
2. Remedios que deben evitarse
- Vinagre, limón o ajo: a pesar de su fama antiséptica, irritan la piel lesionada y retrasan la curación.
- Pasta de dientes o bicarbonato: son abrasivos y alteran el pH, favoreciendo la proliferación de microorganismos.
- Alcohol o agua oxigenada: resecan y dañan el tejido en regeneración.
- Labiales perfumados o con mentol: producen una falsa sensación de frescor, pero irritan las comisuras.
3. Cuidados complementarios
- Evitar lamerse los labios o mantenerlos húmedos constantemente.
- No arrancar costras ni manipular la zona.
- Aplicar un bálsamo sin fragancias antes de dormir o salir al frío.
- En casos de recurrencia, combinar los remedios con una revisión médica para descartar déficit nutricional o infección persistente.
Aplicar estos cuidados junto al tratamiento médico favorece una curación más rápida y reduce notablemente la posibilidad de recaídas.
Prevención de las boqueras o queilitis angular
La prevención es la parte más importante del tratamiento, especialmente en personas que sufren boqueras recurrentes. Una vez que la piel de las comisuras se ha fisurado, tiende a debilitarse y puede lesionarse de nuevo con facilidad si no se adoptan medidas protectoras. Prevenir la queilitis angular implica cuidar los labios, mantener una buena higiene oral y corregir los factores que favorecen su aparición.
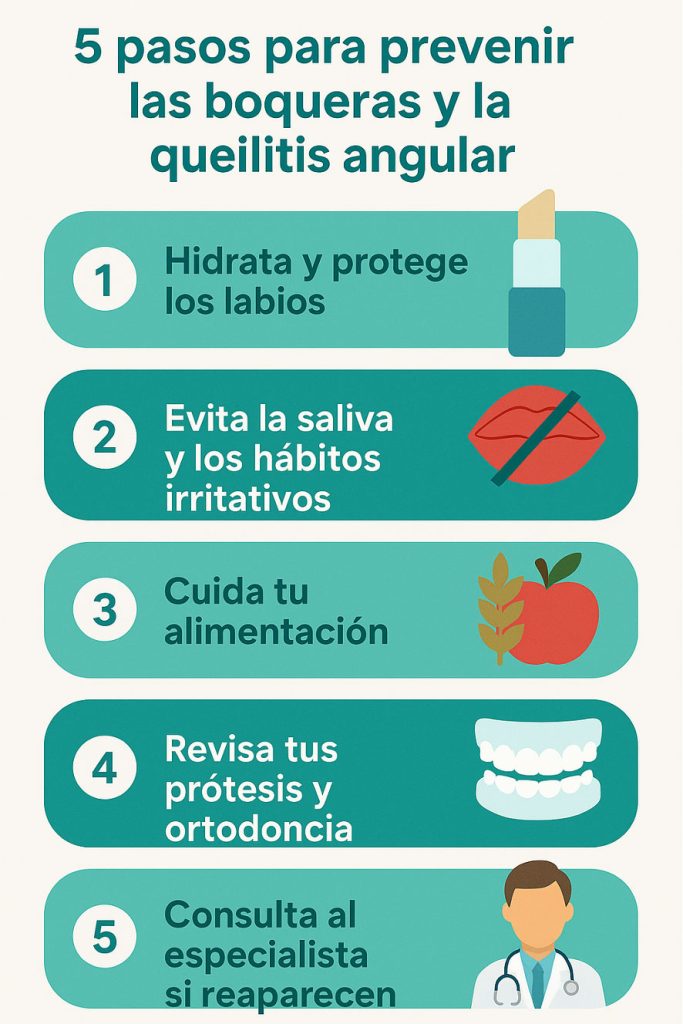
1. Cuidados diarios
- Hidratación constante: aplicar bálsamos labiales neutros, sin fragancias ni mentol, que contengan cera natural o manteca de karité.
- Evitar lamerse los labios: la saliva reseca y altera el pH, facilitando las infecciones.
- Proteger del clima: usar crema o barra labial con protección solar (SPF 30 o más) durante el verano, y cremas barrera con óxido de zinc en invierno.
- No compartir cosméticos labiales: los aplicadores pueden ser una vía de transmisión de bacterias y hongos.
2. Higiene y cuidado bucodental
- Mantener una higiene oral adecuada, cepillando dientes y encías después de cada comida.
- Revisar periódicamente prótesis, ortodoncia o aparatos dentales que puedan generar fricción o acumulación de saliva en las comisuras.
- Cambiar el cepillo dental cada tres meses y evitar el uso excesivo de colutorios alcohólicos.
3. Alimentación y salud general
- Asegurar una dieta equilibrada con alimentos ricos en vitaminas del grupo B (B2, B3, B6, B12), hierro y zinc (cereales integrales, legumbres, carnes magras, espinacas, frutos secos).
- Evitar déficits nutricionales prolongados o dietas restrictivas sin control médico.
- Controlar enfermedades que debilitan el sistema inmunitario, como diabetes, anemia o trastornos digestivos.
- Reducir el estrés crónico, ya que afecta a la inmunidad y a la cicatrización.
4. Revisión profesional
Si las boqueras aparecen más de dos veces al año o no cicatrizan fácilmente, es recomendable una evaluación por parte del odontólogo o dermatólogo. El profesional puede identificar causas ocultas —como prótesis inadecuadas, hábitos orales, deficiencias nutricionales o infecciones persistentes— y personalizar el tratamiento preventivo.
Prevenir las boqueras no solo mejora la estética y el confort, sino que evita el círculo de irritación e infección que las hace recurrentes. Unos labios sanos reflejan equilibrio interno y un correcto cuidado de la salud oral.
 Whatsapp
Whatsapp