Hay pocos dolores tan intensos y desesperantes como una infección dental. Empieza como una molestia sorda que crees que se pasará sola, pero una noche te despierta con un latido brutal dentro de la mandíbula. A la mañana siguiente, la mejilla está hinchada, no puedes ni cerrar la boca y el ibuprofeno apenas rasca la superficie del dolor. Bienvenido al mundo del absceso dental.
Sin embargo, lo más peligroso de una infección dental no es el dolor en sí (que ya es terrible), sino lo que muchos pacientes hacen a continuación: buscan en Google “antibiótico para infección de muela”, se toman la Amoxicilina que les sobró de otra vez, notan cierto alivio a los dos días… y se olvidan del tema. Error gravísimo.
El antibiótico puede reducir temporalmente la carga bacteriana, pero no elimina el foco de la infección. Es como apagar la alarma de incendios sin extinguir el fuego. La infección sigue ahí, agazapada, y volverá —casi siempre peor— en semanas o meses. En los casos más graves, puede extenderse a espacios profundos del cuello, bloquear la vía aérea o provocar una sepsis (infección generalizada en la sangre).
>>> ¿Vives en Mallorca? Solicítanos tu primera cita gratuita <<<
En este artículo vamos a explicarte cómo progresa realmente una infección dental desde una caries inocente hasta una urgencia hospitalaria, qué tipos existen, cuáles son los síntomas que deberían hacerte correr al dentista y, sobre todo, qué tratamientos reales existen (spoiler: el antibiótico solo nunca es la solución).
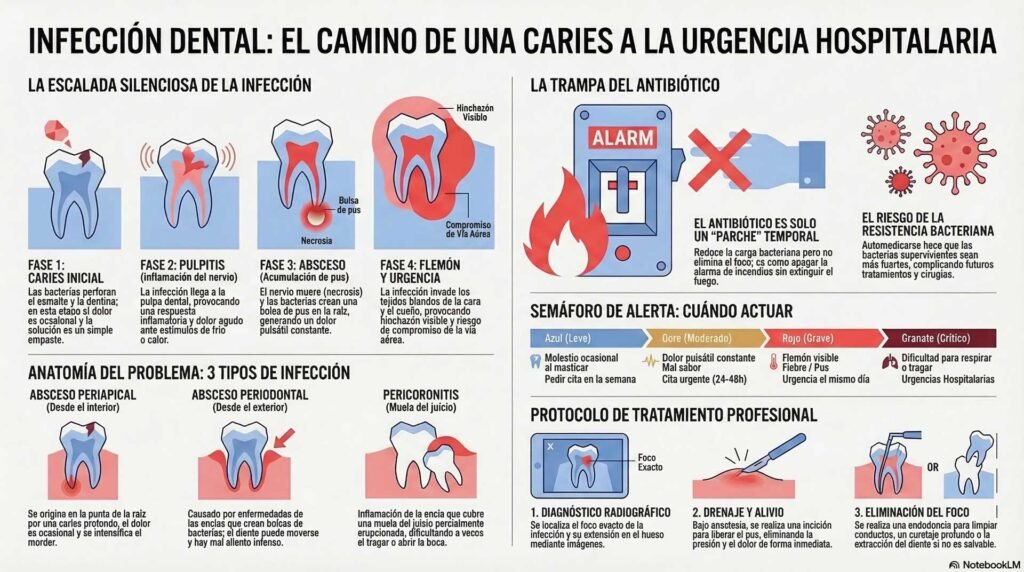
Anatomía de una infección dental: ¿Cómo pasa una caries a convertirse en un absceso?
Para entender por qué una infección dental puede arruinarte la semana (o ponerte en peligro), necesitas visualizar la arquitectura interna de tu diente. Ya lo hemos explicado en artículos anteriores, pero aquí vamos a conectar las piezas con la infección.
Tu diente tiene tres capas. La externa es el esmalte, duro e insensible. Debajo está la dentina, porosa y sensible. Y en el centro profundo vive la pulpa: un tejido blando repleto de vasos sanguíneos y nervios. La pulpa es el “corazón” del diente.
Cuando una caries avanza sin tratarse, las bacterias van perforando el esmalte, cruzan la dentina y llegan a la pulpa. En ese momento el nervio se inflama (pulpitis). Si todavía es reversible, un empaste profundo o una protección pulpar pueden salvar la situación. Pero si la infección avanza, el nervio muere (necrosis pulpar) y las bacterias colonizan todo el sistema de conductos del diente.
¿Y qué hacen las bacterias cuando se quedan sin espacio dentro del diente? Buscan una salida. Se abren paso a través del ápice (la punta de la raíz) y se instalan en el hueso que rodea al diente, creando una bolsa de pus: el temido absceso periapical.
El pus es presión. Y presión es dolor. Un dolor pulsátil, constante, que late con tu corazón y que no te deja dormir. Si el cuerpo consigue crear un canal de drenaje natural (la famosa “fístula”, esa bolita en la encía que supura), el dolor puede bajar temporalmente. Muchos pacientes interpretan esto como “ya se curó solo”. No. Es tu cuerpo gestionando una emergencia, no resolviéndola.
Los 3 tipos de infección dental que debes conocer
No todas las infecciones dentales son iguales. Según dónde se origine el problema, el abordaje es completamente diferente. En consulta, los tres que vemos con más frecuencia son:
- Absceso periapical (la infección “de dentro”) Es el más común. La infección parte del interior del diente (caries profunda, un golpe que mató el nervio, una endodoncia antigua que ha fracasado) y se asienta en la punta de la raíz.
- ¿Dónde duele? En el propio diente. Dolor localizado que puedes señalar con el dedo.
- Señal clave: Dolor al morder o al golpear suavemente el diente afectado. A veces aparece una “bolita” de pus en la encía justo encima de la raíz.
- Absceso periodontal (la infección “de fuera”) Aquí el origen no es la caries, sino la enfermedad de encías. Cuando la periodontitis avanza, se forman bolsas profundas entre la encía y el diente donde se acumulan bacterias. Si una bolsa se obstruye, el pus queda atrapado y se forma el absceso.
- ¿Dónde duele? Más en la encía que en el diente. La zona está roja, hinchada y puede sangrar o supurar.
- Señal clave: El diente puede estar sano por dentro pero moverse ligeramente. Mal aliento intenso y persistente.
- Pericoronitis (la infección de la muela del juicio) Ocurre cuando una muela del juicio sale parcialmente y queda cubierta por un capuchón de encía. La comida se mete debajo de esa solapa, las bacterias proliferan y la encía se infecta e inflama.
- ¿Dónde duele? En la zona posterior de la mandíbula. Puede irradiarse al oído, la garganta e incluso dificultar la deglución.
- Señal clave: Dificultad para abrir la boca completamente (trismo) y dolor al tragar.
La infeccion nace en la punta de la raiz. Causada por caries profundas no tratadas que llegan al nervio.
El pus se forma en las bolsas entre encia y diente. Ligado a la periodontitis (piorrea) avanzada.
La encia que cubre una muela del juicio mal erupcionada se infecta. Muy comun entre los 18 y 30 anos.
Síntomas de una infección dental: el cuerpo te avisa antes de la emergencia
La infección dental no aparece de un día para otro. Hay una escalada progresiva de señales, y cada fase te da la oportunidad de actuar antes de que la situación se complique. El problema es que la mayoría de pacientes solo reaccionan en la fase 3 o 4, cuando el dolor ya es insoportable.
Aquí tienes el “semáforo” de la infección dental. Identifica en qué fase estás y actúa en consecuencia:
Molestia leve
Dolor ocasional al masticar o con frio. El diente puede tener una caries visible.
Accion: Pide cita esta semanaDolor constante
Dolor pulsatil que no cede con analgesicos. Sensibilidad extrema al calor. Posible mal sabor.
Accion: Cita urgente en 24-48hFlemon visible
Hinchazon en la cara o encia. "Bolita" de pus junto al diente. Fiebre. Dificultad para abrir la boca.
Accion: URGENCIA el mismo diaSenales de alarma
Fiebre alta (+38.5C), hinchazon que baja al cuello, dificultad para tragar o respirar, malestar general intenso.
Accion: URGENCIAS HOSPITALARIAS (no esperes)Otros síntomas asociados que no debes pasar por alto:
- Sabor amargo o salado persistente: Indica que el absceso está drenando pus hacia la boca.
- Mal aliento que no se va con el cepillado: Las bacterias de la infección producen gases con olor fétido.
- Ganglios inflamados bajo la mandíbula o en el cuello: Tu sistema inmunitario está luchando contra la infección.
- Diente que “parece más alto” al morder: La presión del pus en la raíz empuja el diente hacia arriba.
La gran trampa: “Me tomé un antibiótico y se me pasó”
Si tuviéramos que elegir la frase más peligrosa que escuchamos en consulta sería esta. Y la escuchamos cada semana.
Vamos a ser directos: el antibiótico no cura una infección dental. Punto. Puede controlarla temporalmente, puede bajar la inflamación lo suficiente para que dejes de tener fiebre, puede darte una falsa sensación de que “ya pasó”. Pero el foco de la infección (la caries que llegó al nervio, la bolsa periodontal infectada, la muela del juicio atascada) sigue intacto.
¿Qué ocurre realmente cuando te automedicas?
- Primera ronda: El antibiótico reduce la carga bacteriana. Te sientes mejor en 48-72 horas. Piensas: “¿Ves? No hacía falta ir al dentista”.
- Semanas después: Las bacterias supervivientes (las más resistentes) vuelven a multiplicarse. El dolor regresa, a menudo peor. Tomas otro ciclo de antibiótico.
- El ciclo vicioso: Cada vez funciona menos. Las bacterias desarrollan resistencia. Lo que empezó como un absceso tratable con una endodoncia sencilla puede acabar como una infección que requiere extracción, cirugía o ingreso hospitalario.
Tomar Amoxicilina "por tu cuenta" puede enmascarar los sintomas temporalmente, pero no elimina la causa. Ademas, generas resistencias bacterianas.
PeligrosoEl dentista localiza el foco, drena si hay pus, y trata la causa real (endodoncia, limpieza profunda o extraccion). El antibiotico solo complementa, nunca sustituye.
La unica solucion realCuando una infección dental se complica: del flemón al hospital
Hablemos del escenario que nadie quiere vivir pero que existe y que vemos en urgencias más de lo que nos gustaría. Una infección dental que no se trata puede escaparse del diente y propagarse por los espacios anatómicos de la cara y el cuello. Y ahí las cosas se ponen serias.
El flemón: Es el nombre coloquial de la celulitis facial de origen dental. La infección se extiende desde el hueso hacia los tejidos blandos de la mejilla, creando una hinchazón dura, caliente y dolorosa que puede cerrar el ojo o deformar la cara. Requiere drenaje quirúrgico bajo anestesia y antibióticos intravenosos.
La angina de Ludwig: Esta es la complicación más temida. La infección, generalmente originada en los molares inferiores, se extiende al suelo de la boca (el espacio debajo de la lengua). La lengua se hincha y se empuja hacia arriba y hacia atrás, comprometiendo la vía aérea. Es una emergencia médica que puede requerir intubación o traqueotomía de urgencia. Antes de los antibióticos modernos, la mortalidad superaba el 50%. Hoy ronda el 8% con tratamiento adecuado, pero sigue siendo potencialmente mortal.
Sepsis: Si las bacterias alcanzan el torrente sanguíneo, el cuerpo desencadena una respuesta inflamatoria masiva que puede derivar en fallo multiorgánico. Los signos de alarma son fiebre alta persistente, confusión mental, taquicardia y dificultad para respirar. Ante estos síntomas, hay que acudir a urgencias hospitalarias de inmediato, sin esperar al dentista.
¿Parece exagerado? Estos escenarios no son ficción médica. Son consecuencias documentadas de infecciones dentales abandonadas. La inmensa mayoría se habrían evitado con una simple visita al dentista a tiempo.
¿Cómo se trata realmente una infección dental en la clínica?
Llegamos a la parte que más interesa: ¿qué va a hacerte el dentista? Tranquilo, el protocolo está estandarizado y, con anestesia moderna, es mucho menos traumático de lo que imaginas.
Diagnostico y Radiografia
Localizar el foco exacto: es la raiz, la encia, una muela del juicio? Una radiografia periapical o panoramica muestra la extension de la infeccion en el hueso.
10-15 minDrenaje (si hay pus acumulado)
Se aplica anestesia local y se realiza una incision para drenar el absceso. El alivio es inmediato: la presion desaparece y el dolor baja drasticamente.
Con anestesia, no dueleTratamiento de la Causa
Segun el origen: Endodoncia (limpiar nervio + sellar conductos), curetaje (limpieza profunda de bolsas periodontales) o extraccion si el diente no es salvable.
Eliminar el foco, no solo el sintomaMedicacion Complementaria
Antibiotico solo si el dentista lo prescribe (no siempre es necesario). Antiinflamatorio y analgesico pautados. Instrucciones de higiene postoperatoria.
Sigue la pauta al pie de la letraNota importante sobre la endodoncia: Muchos pacientes tienen pánico al “matar el nervio”. Lo cierto es que, cuando el nervio ya está infectado o muerto, la endodoncia no “mata” nada: limpia un tejido que ya no funciona y sella los conductos para que las bacterias no vuelvan a colonizarlos. Con anestesia adecuada, el procedimiento es indoloro. Lo que sí duele es no hacerlo.
Cómo evitar una infección dental (la parte fácil que nadie hace)
La prevención de la infección dental no tiene ningún misterio. Pero requiere constancia, que es exactamente donde fallamos todos. Aquí van las claves reales:
- No ignores las caries. La causa número uno de infección dental es una caries que se dejó para “el mes que viene” durante dos años. Una caries pequeña se resuelve con un empaste de 30 minutos. Una caries que llega al nervio necesita endodoncia. Y una infección derivada puede necesitar cirugía. La ecuación es sencilla.
- Cepíllate e hilo dental, sin negociación. Las bacterias que causan la infección son las mismas que viven en la placa bacteriana. Cepillado dos veces al día (mínimo) + hilo dental una vez al día. No es opcional.
- Revisiones cada 6 meses. El dentista detecta problemas que tú no ves ni sientes. Una radiografía de rutina puede mostrar una infección silenciosa en la raíz de un diente que ni siquiera te duele todavía.
- Si tienes un golpe en un diente, ve al dentista aunque no duela. Un traumatismo puede matar el nervio silenciosamente. El diente se oscurece con el tiempo y, cuando empieza a doler, la infección ya está establecida.
- Controla la enfermedad de encías. Si te sangran las encías al cepillarte, no lo normalices. El sangrado es sinónimo de inflamación, y la inflamación crónica de encías (periodontitis) es la segunda gran puerta de entrada a las infecciones dentales graves.
En resumen: una infección dental no espera y tú tampoco deberías
Si algo debería quedarte claro tras leer este artículo es que una infección dental nunca se resuelve sola. Puede dar treguas, puede parecer que mejora con un antibiótico, puede dejar de doler temporalmente si el absceso drena por su cuenta. Pero el foco sigue ahí, las bacterias siguen multiplicándose y el daño en el hueso sigue avanzando en silencio.
La buena noticia es que, detectada a tiempo, una infección dental se soluciona con tratamientos predecibles, indoloros y con tasas de éxito muy altas. Una endodoncia bien hecha puede salvar un diente para décadas. Un drenaje de absceso proporciona alivio inmediato. Incluso una extracción, cuando es necesaria, elimina el problema de raíz (literalmente) y abre la puerta a una rehabilitación limpia.
La mala noticia es que cada día que pasa sin tratamiento, las opciones se reducen y los riesgos aumentan. No juegues a la ruleta con tu boca: una caries de 30 euros puede convertirse en una cirugía de miles si la dejas escalar.
 Whatsapp
Whatsapp